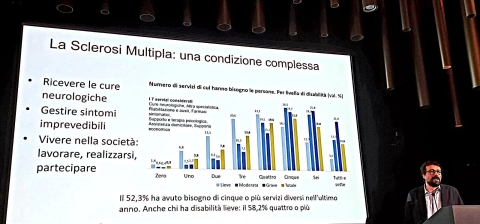
Nel 54,9% dei casi, come indicato dal Barometro della Sclerosi Multipla e patologie correlate 2024 , le 140.000 persone con SM che oggi vivono in Italia per l’assistenza fanno riferimento esclusivamente al privato a pagamento, ai caregiver familiari o all’associazione di riferimento, perché non ricevono nessun tipo di assistenza da parte del soggetto pubblico.
L'aiuto in casa è quindi, allo stato attuale, fornito soprattutto da caregiver conviventi e/o da badanti e richiede alle famiglie un costo che può arrivare sino a 12 mila euro l’anno.
Per i caregiver, soprattutto nel caso debbano assicurare assistenza continuativa in una situazione complessa come quella determinata dalla sclerosi multipla e patologie correlate, può determinarsi una situazione di impoverimento e di deprivazione, dovuti anche alle necessità di ridurre o interrompere il proprio lavoro da dipendente o da libero professionista: 1 caregiver su 5 perde il lavoro, gli altri devono rivedere le proprie prospettive di carriera e ci sono criticità soprattutto per le situazioni dei lavoratori autonomi, non gestite dalle normative vigenti.
I “caregiver” sono AISM, AISM lavora per i caregiver ogni giorno
Il tema dei caregiver è essenziale e costitutivo della nostra Associazione, e in questo senso l’insieme delle nostre strategie e azioni è rivolto sia alle persone con SM che ai loro caregiver e familiari. E’ così che nasce anche la “Carta dei diritti delle persone con sclerosi multipla e patologie correlate, loro familiari e caregiver”.

Per questo la tutela e valorizzazione del ruolo dei caregiver per AISM è un impegno quotidiano, ampio, che ha già una lunga storia e intende scrivere un futuro finalmente degno anche per chi vive e affronta la sclerosi multipla insieme al proprio familiare, parente, amico.
Per tutti gli stakeholder della sclerosi multipla la corretta definizione e valorizzazione del caregiver è un’altra delle strade da percorrere con tenacia, fino in fondo, per realizzare le priorità indicate dall'Agenda della Sclerosi Multipla e patologie correlate 2025
Cosa abbiamo fatto, stiamo facendo e faremo: un impegno a tutto campo
L’Associazione, in questa come nelle passate legislature, porta avanti il confronto a diversi livelli sul ruolo del caregiver e su tutti gli aspetti su cui è necessario intervenire.
Oltre che con Parlamento e Governo – AISM fa parte del tavolo tecnico interministeriale voluto dal Ministro per le disabilità e dal Ministro del Lavoro sul tema specifico – l’Associazione affronta il tema trasversalmente in tutti i provvedimenti, norme, politiche e programmi in cui il ruolo del caregiver debba essere riconosciuto e valorizzato, come nel Progetto di vita, indicato dal Decreto Legislativo 62/2024 in attuazione della Legge Delega sulla Disabilità 227/2021.
Ugualmente l’Associazione sta portando avanti anche un confronto costante con le Regioni in cui stanno maturando normative relative ai caregiver, opera perché il ruolo dei caregiver trovi piena valorizzazione anche nei PDTA, così come nell’ambito delle tutele lavorative e previdenziali.
Forte di questa ampia esperienza, AISM sta proponendo elementi che garantiscano una visione unitaria del caregiver, che tenga presente l’insieme delle dimensioni su cui è necessario intervenire, a partire dal riconoscimento giuridico di questa essenziale figura.
Il Decreto del 27 ottobre 2020, contenente i “Criteri e modalità di utilizzo delle risorse del Fondo per il sostegno del ruolo di cura e assistenza del caregiver familiare per gli anni 2018-2019-2020” è stato importante, ma non basta più.
Ci vogliono le risorse ma anche una visione globale di quello che si vuole fare con i caregiver e una strategia complessiva per attuare tutto ciò che è necessario: occorre che nei vari provvedimenti normativi, esistenti o in via di definizione, sia identificata una visione complessiva della figura e del ruolo del caregiver, siano considerate tutte le dimensioni che lo riguardano, dalla tutela rispetto al rischio di impoverimento economico, alla necessità di avere tutele previdenziali e assicurative, strumenti di flessibilità, connessione coi servizi sanitari e sociali, educazione.
Poiché tutto è essenziale, AISM lavora perché l’essenziale diventi “visibile agli occhi”, anche progressivamente.

L’ultima occasione: in audizione alla Camera
Di tutto questo AISM ha parlato, il 24 luglio, nell’audizione presso la Commissione Affari sociali della Camera, parte del ciclo di audizioni in corso sulle proposte di legge recanti “Disposizioni per il riconoscimento e il sostegno dell’attività di assistenza e di cura svolta dal caregiver familiare”.
Anche in questa occasione, come sempre usa fare, ha consegnato alla Commissione una memoria scritta, articolata, che si basa sui dati del Barometro 2024 e indica soluzioni, strade e prima di tutto la necessità di una visione complessiva e di una strategia globale di azione per la legge in preparazione e per tutte le normative che chiamino in gioco la figura del caregiver.
Una memoria che parte dalla nostra esperienza e dalle priorità della Agenda della SM 2025.
Ne presentiamo alcuni elementi chiave.
Come inquadrare la figura del caregiver: una visione organica e una strategia complessiva
1. La definizione di caregiver deve essere inquadrata in linea con la legge delega disabilità n.227 del 2021 e del D. Lgs 62/2024 sulla definizione della "condizione di disabilità e progetto di vita”: in modo innovativo, rispetto a quanto accade sino ad oggi, potrà e dovrà essere coinvolto nella valutazione multidimensionale, nella stessa definizione del progetto di vita della persona cui presta assistenza e anche nel budget di progetto, incluse le risorse oggi previste dal Comma 254 della Legge di Bilancio 2018.
2. La figura del “caregiver” va individuata con flessibilità e sguardo ampio all’interno della cerchia familiare – coniuge, parente o affine ovvero la parte dell’unione civile o il convivente di fatto – o in altra figura comunque legata da relazioni di affettività, amicizia, solidarietà, purché abbiano carattere continuativo e non residuale. Non si ritiene necessario che il caregiver debba convivere con la persona che assiste e può anche verificarsi che, in condizioni di gravità e di particolari condizioni, ci siano più caregiver per la stessa persona (si veda nel caso di genitori di bambini con disabilità), anche con ruolo primario e altro di possibile subentro o integrazione;
3. È importante che il caregiver sia anche coinvolto nella rete dei servizi di territorio, in modo strutturato, organizzato e non in modo sostitutivo, occasionale, emergenziale, soprattutto dove vi siano dei PDTA di riferimento (Percorsi Diagnostici Terapeutici Assistenziali).

Diritti esigibili, buone prassi, innovazione
1. I caregiver devono avere il diritto riconosciuto al supporto psicologico, come Livello Essenziale di Assistenza, per l’intera durata della relazione qualificata con la persona assistita, per prevenire situazioni di eccessivo "burden"; occorre prevedere meccanismi di sollievo e adottare strategie condivise per la migliore gestione del ruolo.
2. Sono importanti le tutele previdenziali e assicurative; vanno previsti contributi figurativi anche in caso non si possa proseguire il proprio lavoro dipendente o autonomo per fare fronte alle esigenze di assistenza o tutele assicurative per fare fronte a eventuali malattie e infortuni.
3. Vanno sostenute anche le buone prassi di welfare aziendale previste nella contrattazione collettiva, come ad esempio le cosiddette ferie solidali o altri istituti di welfare aziendale, dedicate ai caregiver, anche andando a incrementare la quota di defiscalizzazione per misure di welfare aziendale dedicate a caregiver.
4. Bisogna assicurare anche ai giovani caregiver flessibilità nei percorsi di scuola, istruzione e di servizio civile universale, in modo da assicurare loro di non compromettere il proprio futuro e la propria formazione qualora si trovino nella necessità di farsi carico dell’assistenza dei propri genitori.
5. La programmazione degli interventi a livello nazionale, regionale e nei territori deve partire dalla conoscenza del fenomeno, sostenendo attività di ricerca sociale sul tema e costruendo sistemi informativi ed evidenze anche utilizzando i dati esperienziali riportati dagli stessi caregiver
E adesso?
AISM porterà avanti, insieme a FISH, alle reti di riferimento e agli altri partner, queste proposte con l’obiettivo di arrivare entro fine anno a un Testo Unico Nazionale che garantisca organicità di approccio tra le varie tutele previste e dia corpo alla visione d’insieme per il riconoscimento e valorizzazione del ruolo del caregiver sull’intero territorio nazionale.
Il video dell’ audizione del 24 luglio si trova su You Tube
L’intervento di Paolo Bandiera, in rappresentanza di AISM, si trova dopo circa un’ora, da 59'52" fino a 1’10’36”